今回は脳出血の中の脳内出血の病態、治療について学びます。
本記事の内容
- 脳内出血の病態
- 脳内出血の症状
- 脳内出血の治療
この3つを中心に一緒に勉強していきましょう。
Contents
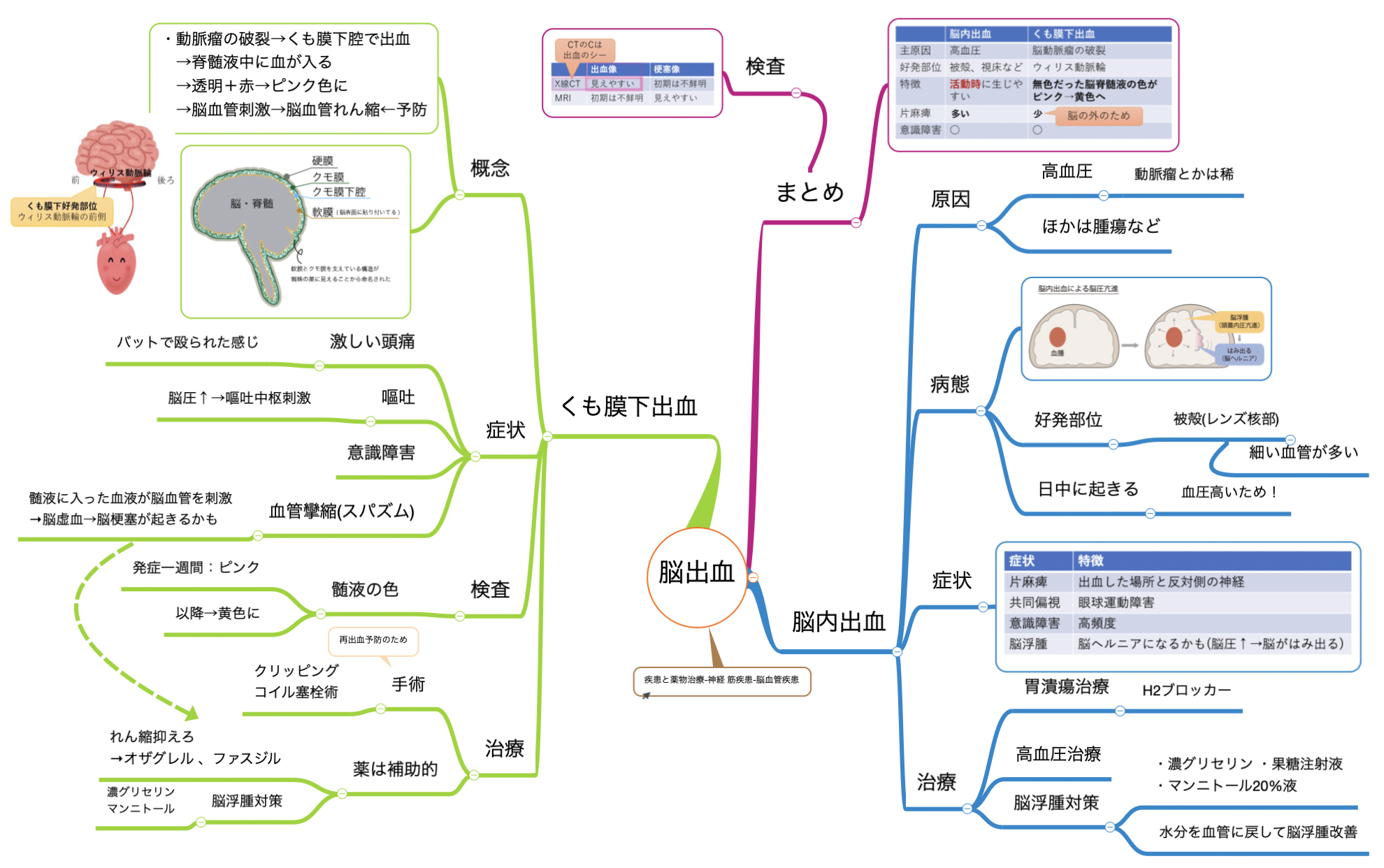
脳内出血は脳実質組織内への出血
脳内出血は脳実質組織内への出血をきたす病態です。
血腫の部位と大きさなどによって、様々な程度の症状(頭痛、意識障害など)が見られます。
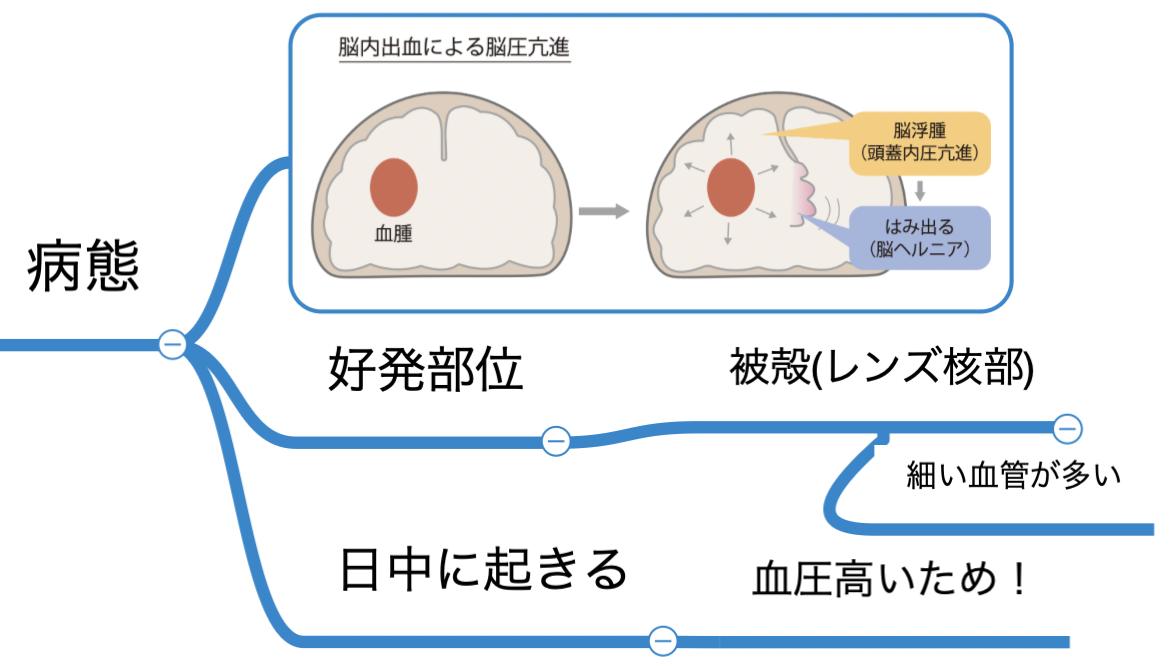
脳内出血の好発部位は被殻(レンズ核部分)で最も頻度が高いです。
他にも視床、小脳、橋で発症します。予後が悪いのは脳幹出血(多くは橋出血)、視床出血になります。
被殻出血が多いのは、脳の中心の血管は細く、血圧が高いと耐えきれずに出血するためです。
脳内出血の原因は高血圧
持続的な高血圧によって起こる高血圧性脳内出血といいます。
脳内出血の原因の大半が高血圧です。
そのため日中活動中など血圧が上昇しやすい状況下で発症することが多いです。
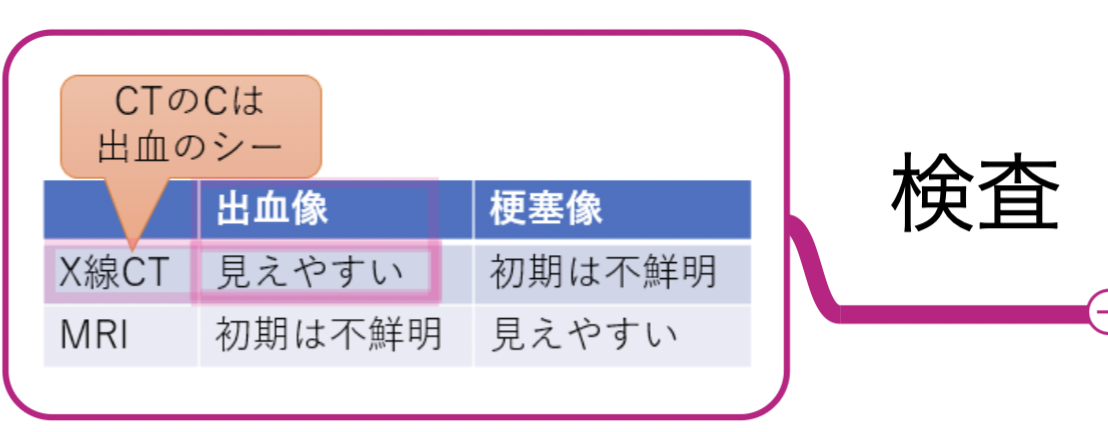
脳内出血の検査にはCTが有効
検査にはCTとMRIが使われます。
「CTのCは出血のシー」
と覚えるとわかりやすいです。
脳内出血の症状は基本脳梗塞と同じ
脳内出血の症状には
- 片麻痺
- 共同偏視
- めまい
- 嘔吐
- 脳浮腫
などがあります。
出血部位や程度により症状の出方も変わってきます。
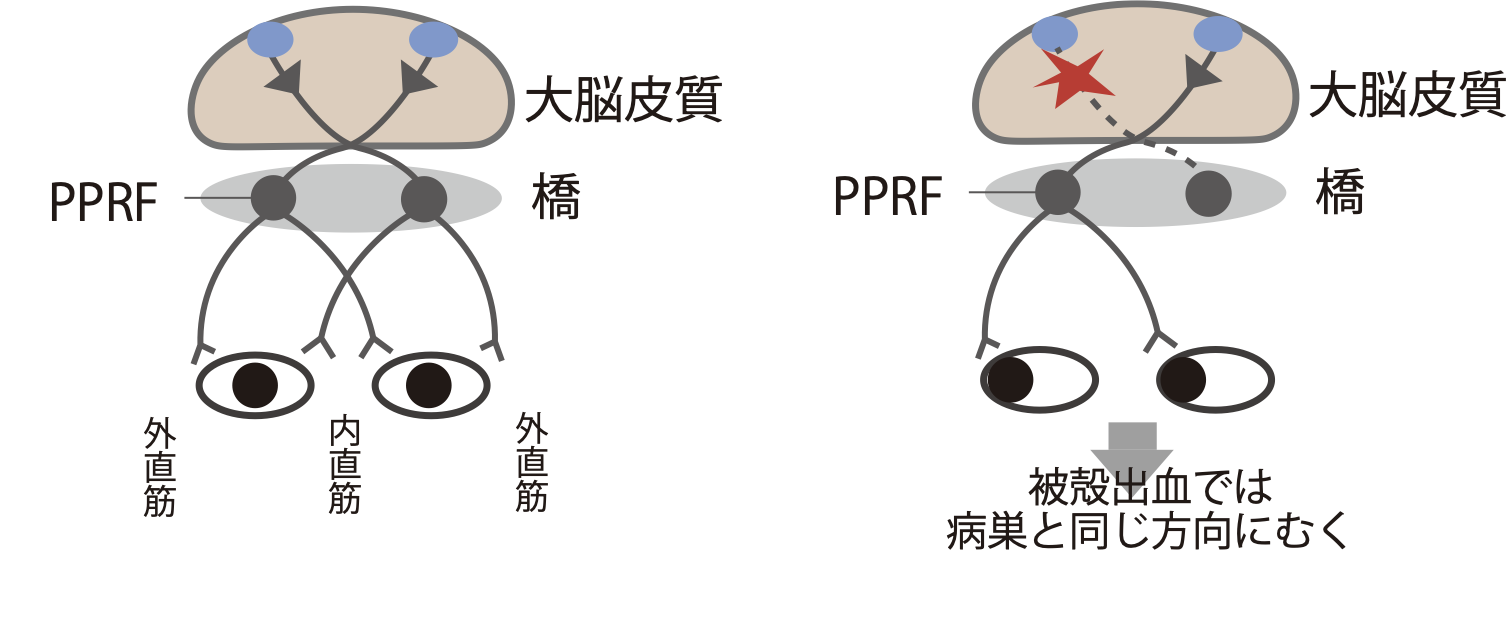
共同偏視は出血部位によって症状が異なる
共同偏視は眼球運動障害です。
出血する場所により症状の出方が違います。詳しい機序は知りたい人だけ見てください。↓
脳浮腫は進行すると脳ヘルニアになる
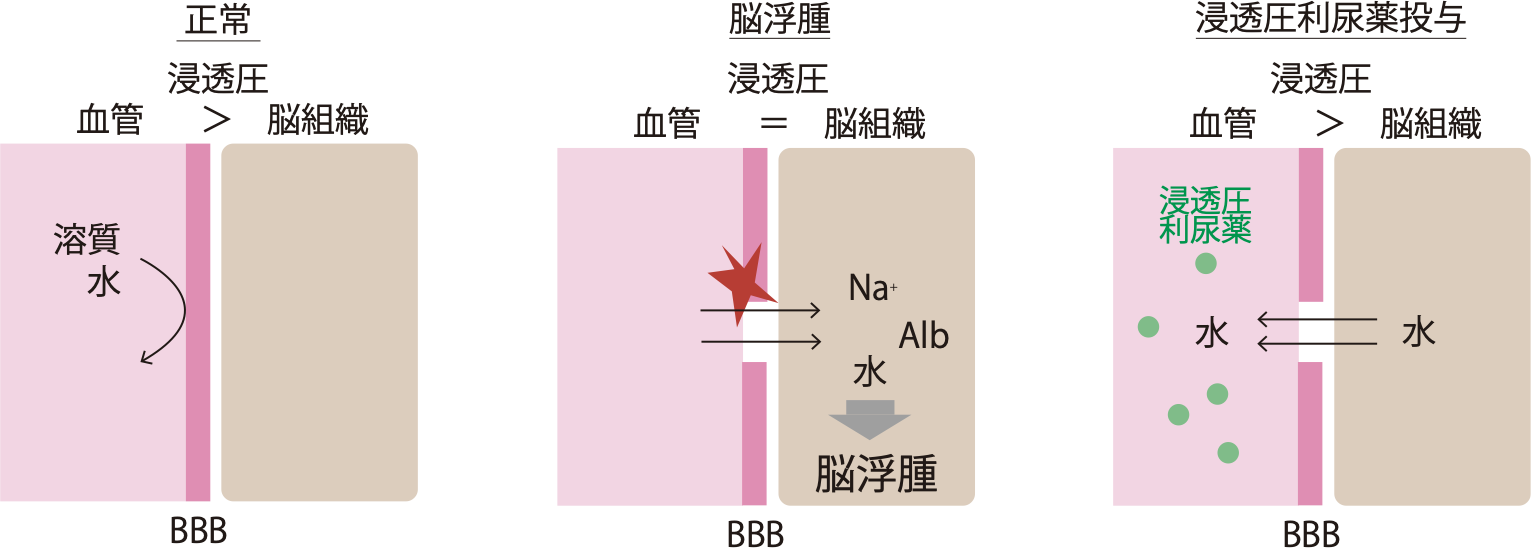
通常、脳は血液脳関門の機能によって溶質、水の透過性が調節されてり脳組織内の浸透圧は一定に保たれてます。
脳出血が起こると血液脳関門の破綻が起こり、脳組織内の浸透圧が上昇します。
(破綻→血管透過性↑→血漿中のナトリウムイオン、アルブミンなどが間質に流出するため)
血管内の水分が脳組織内へ移動して脳浮腫が起こります。
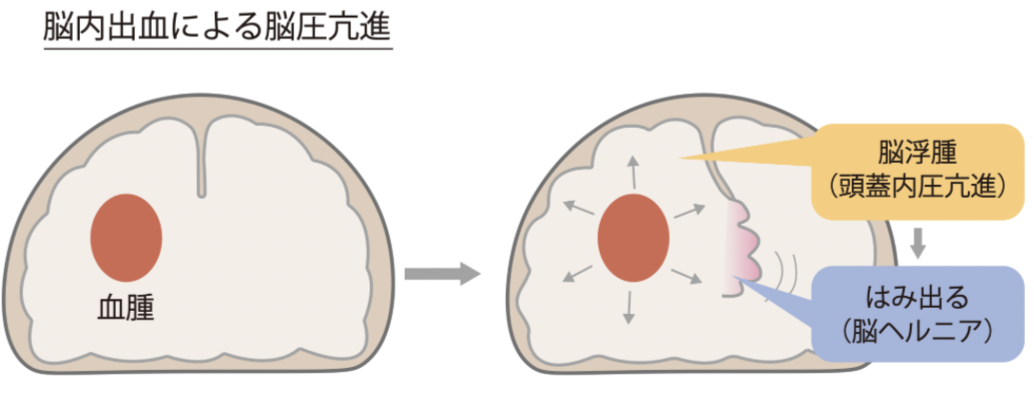
脳浮腫が進行すると脳ヘルニアになります。
腫瘍や血腫、部分的な浮腫によって本来の位置から押し出される状態を脳ヘルニアと言います。
おしだされることによって陥入組織だけでなく陥入先の組織まで圧迫変形されます。
例えば、延髄が圧迫をされると呼吸中枢があるので呼吸が止まるなどの症状が出てしまいます。
生命維持が困難になるリスクがあるので早期の治療が重要です。
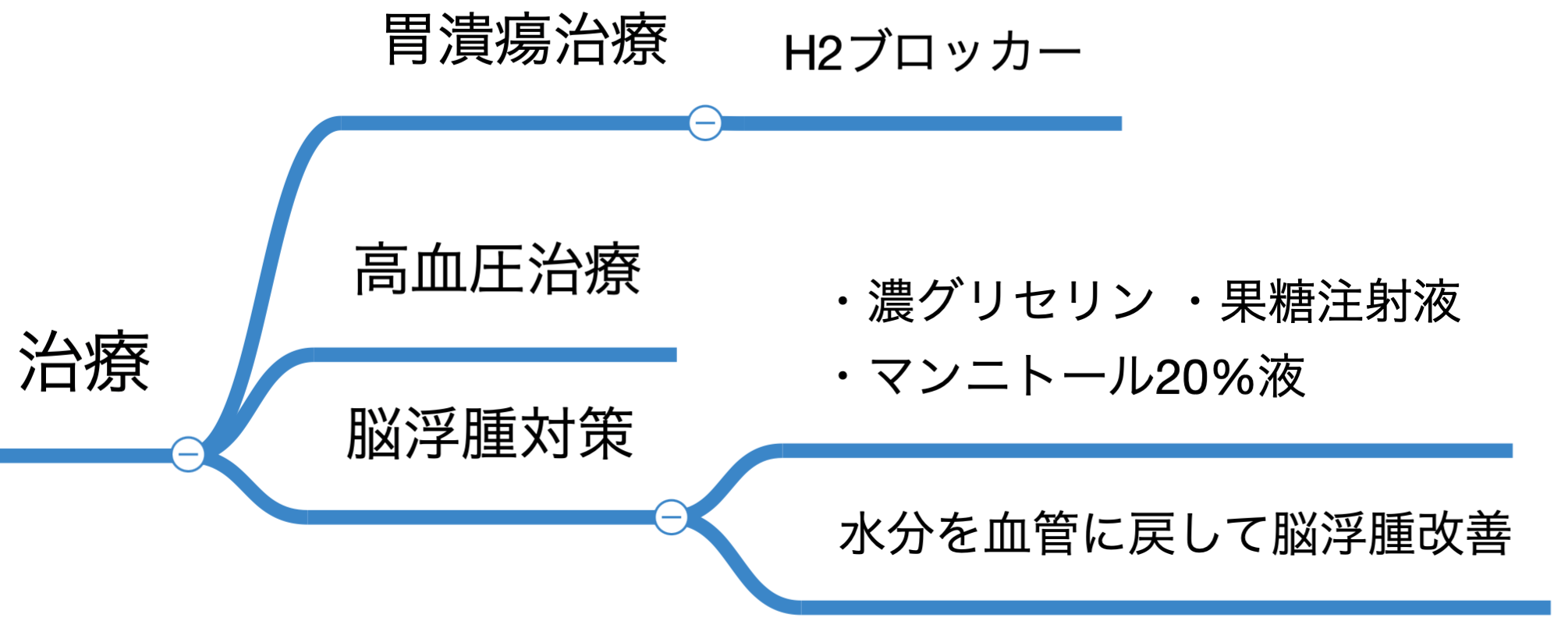
薬物治療
治療薬は
- 脳浮腫治療→濃グリセリン果糖注射器、20% Dマンニトール液
- 降圧薬カルシウムチャンネルブロッカーとか
- 消化管出血治療薬→H2ブロッカー
↑が使われます。
脳浮腫治療薬は2つの作用機序がある
濃グリセリン果糖注射器、20% Dマンニトール液は
- 血漿浸透圧を上昇させる→組織水分を血中に吸引→腎血流量が増加→糸球体濾過量が増大→利尿
- 糸球体で濾過されやすく尿細管で再吸収されにくい→尿細管空内にとどまる→尿細管腔内の浸透圧を上昇→利尿
という二つの機序で脳浮腫を抑制します。
続発する消化管出血には胃酸分泌抑制薬
脳内出血を起こすと、ストレスで胃酸分泌が亢進するため、消化管出血を続発する可能性があります。
そのため胃酸分泌抑制薬が使用されますが、H2ブロッカーが点滴があるのでよく使われます。
(PPIは点滴がない)
くも膜下出血と比較して勉強しよう
脳内出血について勉強してきました。同じ脳出血と混同しやすいので一緒に比較しながら勉強しましょう。
ざっくりとした違いは↑の表の通りです。
くも膜下出血についてはこちらを参考にしてください。
-

-
参考くも膜下出血の病態、治療をわかりやすく解説【薬剤師国家試験】
📘 関連教材 病態薬理マインドマップPDF 説明欄にサンプルPDFもあります。病態・薬理をマインドマップにまとめました。 🛒 今すぐ見る 今回は脳出血のくも膜下出血について勉強します。 本記事の内容 ...
続きを見る